Ya en primavera, la mayoría de las personas nos alegramos por el buen tiempo y los días más largos. La luz solar, en su justa medida, es un elemento beneficioso y tiene un efecto positivo sobre el sistema inmunitario, la psique y favorece la formación de vitamina D en la piel. Esta vitamina no solo desempeña un papel regulador en la homeostasis del calcio y del fósforo sino que también es importante en la modulación de la respuesta inmune.
No obstante, tomar el sol también puede provocar reacciones cutáneas no deseadas. Todos sabemos que los efectos de los rayos ultravioleta (UV) no son siempre positivos, sino que también tienen efectos negativos, como son las arrugas y el cáncer de piel, pero también pueden provocar otro tipo de reacciones anormales. En estos casos, la piel no responde frente a la radiación UV con los mecanismos habituales de protección como son el bronceado y el engrosamiento, sino con picor, ardor, manchas… Hablamos de lo que popularmente se conoce como “alergia al sol”. A continuación explicamos qué desencadena la alergia al sol y cómo puede aliviarse o incluso evitarse.
¿Qué es realmente la alergia al sol y cuáles son sus causas?
Lo que comúnmente conocemos como “alergia al sol” describe más bien diversas enfermedades, englobadas bajo el término fotodermatosis. Todas estas enfermedades tienen en común que se desencadenan por una reacción anómala a la luz solar, principalmente a la radiación UV-A (320-400 nm).
La nomenclatura y clasificación de estas enfermedades es algo confusa. Para facilitar la comprensión es útil clasificarlas en fotodermatosis primarias y secundarias.
Las fotodermatosis primarias son inducidas por determinadas sustancias y la radiación electromagnética es el factor patogénico decisivo. Entre las fotodermatosis primarias encontramos:
- Las fotodermatosis idiopáticas (si se desconoce la causa): entre ellas la erupción polimorfa lumínica (el tipo más común de fotodermatosis) y otras manifestaciones más raras como la urticaria solar, el prurigo solar, hydroa vacciniforme y la dermatitis actínica crónica.
- Las reacciones fototóxicas, debidas a una reacción química entre los rayos UV con sustancias causantes de inflamación (procedentes de productos cosméticos, perfumes, medicamentos…) y generación de radicales libres, sin base inmunológica.
- Las reacciones fotoalérgicas: afecciones raras, debidas a una respuesta inmune con creación de anticuerpos contra sustancias específicas como son medicamentos (determinados antibióticos, analgésicos, antihipertensivos, antipalúdicos y comprimidos para la deshidratación), plantas (como el apio, el perejil y los cítricos) y algunos perfumes y productos cosméticos.
Las fotodermatosis secundarias son consecuencia de otras enfermedades subyacentes (p. ej. lupus eritematoso, porfirias o xeroderma pigmentoso) que juegan un papel fundamental en su aparición.
A continuación nos vamos a centrar principalmente en la erupción polimorfa lumínica (EPL), la “alergia al sol” más frecuente, y describir sus síntomas y cómo prevenir, aliviar y calmar esta afección cutánea.
Los síntomas de la “alergia al sol” más frecuente, la erupción polimorfa lumínica
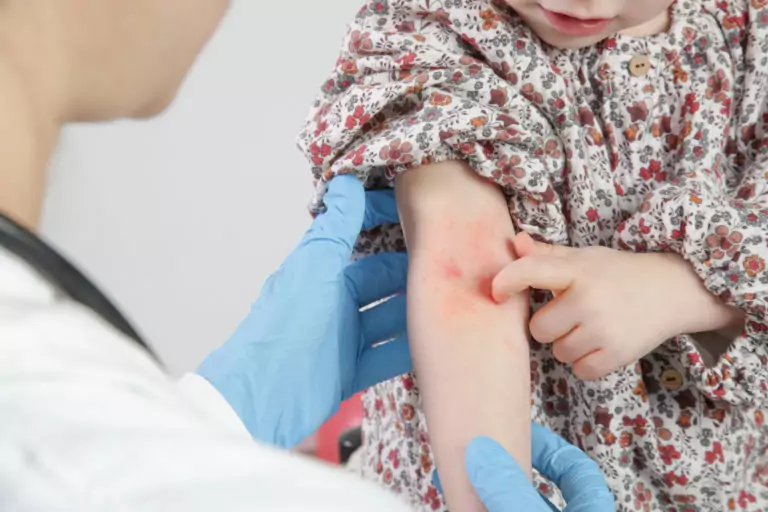
La «alergia al sol» se refiere sobre todo a la erupción polimorfa lumínica, un tipo de dermatosis que es la más frecuente de todas las enfermedades cutáneas provocadas por la luz solar (más del 90% de los casos). Se da con especial frecuencia en niños y en mujeres de entre 20 y 40 años por primera vez.
No se acompaña de una reacción alérgica clásica ni de una producción de anticuerpos asociada, no es una alergia en el sentido clásico. No obstante, se supone que existe una reacción inmunitaria alterada debido a que la luz ultravioleta convierte una sustancia que es inofensiva en sí misma en una sustancia tóxica o sensibilizadora.
En general, los síntomas aparecen cuando la piel no se ha expuesto a la luz solar durante mucho tiempo. Por ello, este tipo de alergia al sol es especialmente frecuente durante los meses de marzo a junio y durante las primeras vacaciones en la playa. Suele manifestarse en aquellas partes del cuerpo que no están acostumbradas al sol (escote, hombros, cuello, lados extensores de los brazos y piernas).
Los síntomas de la EPL pueden variar mucho de una persona a otra (de ahí el nombre de polimorfa). Además, los síntomas pueden aparecer con retraso, horas e incluso días después de la exposición al sol:
- La piel empieza a picar y a arder.
- Aparecen manchas rojas y ronchas en la piel.
- Se desarrollan granitos, nódulos o incluso ampollas.
- La zona afectada de la piel puede hincharse.
¿Cuánto dura la alergia al sol?
Por norma general, los síntomas desaparecen al cabo de unos días, cuando el cuerpo deja de estar expuesto al sol.
Alergia al sol y quemaduras solares, cómo distinguirlas
Si bien es cierto que los síntomas de la alergia al sol y las quemaduras solares pueden confundirse, existen algunas diferencias que ayudarán a distinguir entre una y otra afección. En la siguiente tabla proporcionamos un resumen de los rasgos característicos y distintivos de las quemaduras solares y la alergia al sol.
| Quemadura solar | Alergia al sol | |
| Síntomas |
|
|
| Regiones afectadas |
|
|
| Primeras molestias |
|
|
| Particularidades |
|
|
¿Desaparece la alergia al sol?
Como hemos indicado, la EPL se manifiesta sobre todo con la primera exposición prolongada al sol en primavera o a principios del verano, por lo que la intensidad de los síntomas disminuye en el transcurso de la estación cálida en la mayoría de los afectados. Se produce un «efecto de habituación».
Sin embargo, al año siguiente, la piel tiene que volver a acostumbrarse a la radiación solar más intensa después del invierno y, al principio, reacciona de nuevo con los síntomas cutáneos típicos de una alergia al sol.
Por lo que se refiere a las fotodermatosis en general, el grado de afectación varía de una persona a otra y depende sobre todo del tipo de fotodermatosis. Sin embargo, adoptando las medidas preventivas que mencionamos a continuación y recurriendo, en caso necesario, a alguno de los conceptos terapéuticos que describimos más abajo, los afectados pueden evitar los brotes graves y aliviar considerablemente los síntomas.
¿Cómo se puede prevenir la alergia al sol?
Las personas que tienen alergia al sol pueden hacer algunas cosas para evitar que se produzcan picores, ampollas y los otros síntomas asociados a esta afección:
Utilizar suficiente protección solar
Lo más importante, también cuando no se tiene alergia al sol, es asegurarse siempre de utilizar suficiente protección solar, con al menos un factor de protección solar (FPS) 30. Es también aconsejable que el producto esté libre de conservantes y colorantes.
En caso de padecer otro tipo de fotodermatosis conocido en ocasiones como acné solar (o acné de Mallorca), es aconsejable usar productos de protección solar sin aceite (como geles especiales) y productos para el cuidado de la piel.
Llevar la ropa adecuada
También la ropa, especialmente aquella elaborada con material que dificulta el paso de la radiación UV, protege de los rayos del sol.
Algunos accesorios como gorras, sombreros y bufandas pueden proteger algunas zonas especialmente sensibles como son el escote y el cuello.
Evitar salir en las horas de más sol
En las horas del mediodía, cuando la radiación es más intensa (entre las 11.00 y las 15.00 horas), es recomendable permanecer en el interior.
No obstante, conviene recordar que si bien los cristales de las ventanas suelen bloquear gran parte de los rayos nocivos, dejan pasar parte de los rayos UV-A.
Fototerapia
En los casos de alergia solar muy severa, puede ser útil la fototerapia. Ya durante la primavera, antes de las vacaciones de verano, un dermatólogo especializado puede realizar varias sesiones de dosis crecientes de luz UV. Esta exposición selectiva y controlada a la luz solar la hace menos sensible.
El uso de este método para prevenir los episodios estacionales de la erupción polimorfa lumínica se considera probado y es generalmente bien tolerado.
Atrapar los radicales libres
Algunos expertos creen que la EPL está causada por los radicales libres, es decir, por los compuestos reactivos del oxígeno. Por ello, puede ser recomendable tomar antioxidantes (como vitamina E, beta-caroteno, ácidos grasos omega-3…) para prevenir los síntomas de la alergia al sol.
¿Cómo se pueden aliviar y tratar los síntomas de la alergia al sol?
Por norma general, basta evitar el sol en los días siguientes a la aparición de las manifestaciones cutáneas agudas. Si no fuera posible, es aconsejable aplicarse una crema solar con un factor de protección solar (FPS) suficientemente alto y cubrir la piel con ropa en la medida de lo posible (pantalones largos, mangas largas, sombrero).
En la fase aguda alguno de los métodos de prevención puede servir también para aliviar y tratar los síntomas. Además existen medidas adicionales como:
- El hielo, las compresas refrescantes y las cremas hidratantes (after sun, aloe vera) alivian el picor en las zonas afectadas. El frío hace que los vasos se contraigan y que los síntomas y la hinchazón disminuyan.
- Los preparados de cortisona detienen las reacciones inflamatorias de la piel.
- Los antihistamínicos en forma de pomada y pastillas también reducen el picor.
En el caso de las reacciones fotoalérgicas y fototóxicas, la persona afectada también debe evitar la sustancia desencadenante.
¿Cómo se pueden distinguir los diferentes tipos de alergia al sol?
Para saber de qué tipo de fotodermatosis se trata, el dermatólogo puede hacer el diagnóstico correcto mediante una entrevista detallada de anamnesis (historia clínica) y sobre la base de los cambios cutáneos característicos en la fase aguda. Para ello realizará preguntas sobre el tipo y la evolución de los síntomas, los medicamentos que pueda estar tomando el paciente, así como posibles enfermedades previas.
Como hemos indicado en la mayoría de los casos se tratará de una EPL, y más raramente las otras formas de alergia al sol ya mencionadas.
Para confirmar el diagnóstico y en caso que lo considere necesario el médico puede realizar una prueba de luz en la que irradia determinadas zonas de la piel con luz ultravioleta.
- En el caso de la erupción polimorfa lumínica, los síntomas típicos aparecen al cabo de unas horas en las zonas tratadas.
- Si el dermatólogo sospecha de urticaria solar, realizará la prueba de luz con extremo cuidado, ya que los síntomas, que suelen aparecer en cuestión de minutos, pueden ser bastante graves (caída de la presión arterial, shock circulatorio y dificultad para respirar).
- En el caso de las reacciones fototóxicas, el médico puede aplicar los desencadenantes sospechosos (como los ingredientes de los cosméticos) en las zonas de la piel adecuadas y luego irradiarlas. Esta prueba de parche fotográfico puede utilizarse para averiguar qué sustancia está causando los síntomas cutáneos en combinación con la luz UV.
Alergia al sol en los niños
Como hemos indicado anteriormente, también los bebés y los niños sufren de alergia al sol, presumiblemente porque el mecanismo de protección del cuerpo contra la radiación UV aún no está completamente desarrollado.
Al contrario que los adultos también presentan síntomas en zonas como la nariz, la frente y la barbilla, pues todavía no están acostumbradas a la exposición al sol.
Conclusión
La alergia al sol es en realidad un conjunto de enfermedades diversas englobadas bajo el término fotodermatosis causadas por la luz solar, siendo la más frecuente la erupción polimorfa lumínica.
A pesar de tratarse de afecciones cutáneas con una causa diferente y síntomas en ocasiones dispares, muchos de los consejos para prevenir y tratar estas enfermedades es común a todas ellas. No obstante, al tratarse de afecciones tan diversas con una sintomatología en ocasiones muy similar, es recomendable el consejo de un médico para establecer un diagnóstico claro y también de un médico o de un farmacéutico para determinar el tratamiento a seguir.
Por último, se dan casos en los que la alergia al sol puede interferir en la vida social y algunos pacientes pueden desarrollar un estado de ánimo depresivo. En este caso aconsejamos acudir al médico o solicitar apoyo psicoterapéutico profesional.
Bibliografía
- Jung K, Seifert M, Herrling T, Fuchs J. UV-generated free radicals (FR) in skin: their prevention by sunscreens and their induction by self-tanning agents. Spectrochim Acta A Mol Biomol Spectrosc. 2008 May;69(5):1423-8. doi: 10.1016/j.saa.2007.09.029. Epub 2007 Oct 10
- Lugović Mihić L, Bulat V, Situm M, Cavka V, Krolo I. Allergic hypersensitivity skin reactions following sun exposure. Coll Antropol. 2008 Oct;32 Suppl 2:153-7
- Huerta Brogeras M, Avilés Izquierdo JA, Suárez Fernández R, Lázaro Ochaita P. Medicina de Familia SEMERGEN. 2005 Ene;31(1):10-14
- Fotosensibilidad inducida por fármacos. Cedimcat (Centro de Información de Medicamentos de Cataluña). [Consultado el 21.06.2021]. Disponible en: https://www.cedimcat.info/index.php?option=com_content&view=article&id=194:fotosensibilidad-inducida-por-farmacos&catid=47:seguridad&lang=es